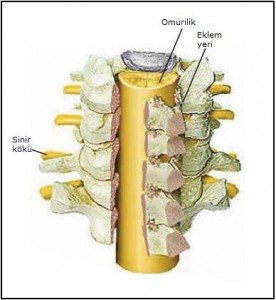
Bel Ağrısı Belirtileri ve Tedavisi Hakkında Herşey
Bel Ağrısı Neden Olur?
 Bel ağrısı bir çok sebebe bağlı olabilir. Bu sebeplerin arasında bel fıtığı, kanal darlığı, piriformis sendromu, bel kayması gibi omurga ile ilgili sorunların yanı sıra, duruş bozukluğu, aşırı kilo, kas ve bağlardan kaynaklanan problemler ile romatizmal hastalıkları sayılabilir.
Bel ağrısı bir çok sebebe bağlı olabilir. Bu sebeplerin arasında bel fıtığı, kanal darlığı, piriformis sendromu, bel kayması gibi omurga ile ilgili sorunların yanı sıra, duruş bozukluğu, aşırı kilo, kas ve bağlardan kaynaklanan problemler ile romatizmal hastalıkları sayılabilir.
Bazen iç organlardan yansıyan bir ağrı belde hissedilebilir. Bazen muayene ve tetkiklerde hiçbir şey bulunamayabilir.
Duruş Bozuklukları Bel Ağrısına Nasıl Yol Açar?
Bel Ağrısı Kötü duruş beli zorlamakta ve zedelenmeye yatkın hale getirmektedir. Bunun en önemli sebeplerinden biri belin normal kavisinin artması veya azalması ve bazı kasların sürekli gergin kalmasıdır. Bilgisayar karşısında devamlı aynı pozisyonda oturma, benzer şekilde ara vermeden uzun yol araba sürücülüğü gibi nedenler de bel ağrısını tetikler. Duruş bozuklukları bel kaslarında ve belde bulunan bağlarda bir takım olumsuz değişikliklere yol açar.
Kilonun Bel Ağrısındaki Etkisi Nedir?
Bel Ağrısı Aşırı kilolar, omurgaya binen yükü artırır. Diğer bir deyişle daha az kiloyu taşımaya göre dizayn edilmiş bel, daha fazla yüklenme karşısında zorlanır. Bu tip zorlamalar disk yastıkçığının erken yaşta dejenere olmasını ve ileride fıtık benzeri durumların ortaya çıkmasına yol açar. Aşırı kilo tedaviyi de zorlaştırır.
Vücut ağırlığının omurgaya, kas ve eklemlere direk etkisi vardır. Bunu elimizde bir şey olmadan taşıdığımız yük olarak düşünmeli vücut kitle endeksimizi normal sınırlarda tutmak için sağlıklı ve yeterli beslenmeliyiz. Keza bu amaç için spor da yararlı bir yöntemdir. Günümüzde açlıktan zarar gören hasta sayısından çok daha fazla hasta tokluktan zarar görür.
Bel Ağrılı Hasta Ne Zaman Doktora Başvurmalıdır?
- Bel ağrısı şiddetliyse ve birkaç gün içinde basit önlemlerle geçmiyorsa,
- Ağrı günlük etkinlikleri engelliyorsa,
- Bacağa yayılan ağrı ve uyuşma varsa,
- Ayak ya da bacakta güçsüzlük başlamışsa,
- İdrar veya dışkı kaçırma olayı varsa,
- Ağrı istirahatta ve geceleri de devam ediyorsa.
Bel Ağrılarınızın Sebebi veya Sebepleri Nasıl Teşhis Edilir?
Bel ağrınızın sebebini belirlemek için doktorunuz sizi ayrıntılı olarak muayene ettikten sonra gerekli radyolojik ve elektrofizyolojik incelemeleri yapacaktır. Muayenede özellikle ağrınızın şiddeti, süresi, hangi bölgede olduğu, gün içindeki değişimleri ve eşlik eden diğer bulgular irdelenecektir.
Bel Ağrısı Tedavisinde Yatak İstirahatının Yeri Nedir?
Bel ağrılarının önemli bir bölümünde 3-5 günü geçmeyen kısa süreli yatak istirahatı önerilmektedir. Özellikle bel fıtığı ve mekanik bel ağrılarında, ortopedik bir yatakta dizler hafif karna doğru çekilerek istirahat tavsiye edilir. Uzun süre yatak istirahatinin kas gücü ve kemik yoğunluğunu azaltabildiği unutulmamalı, dolayısı ile uzun süreli istirahattan kaçınılarak, akut ağrı geçince egzersizlere başlanmalıdır.
Muayenede bel hareketlerinizin durumu, harekete ağrının eşlik edip etmemesi, bacaktaki germe testleri ile ağrının ortaya çıkıp çıkmaması, bacak ve ayakta kuvvet ve duyu durumunuz ile bacaktaki reflekslerinize bakılacaktır. Muayenenin ardından radyolojik (MR, fonksiyonel grafiler) ve elektrofizyolojik incelemelere gerek duyulabilir.
Bel Ağrısı Tedavisi Yöntemleri Nelerdir?
Öncelikle ağrının azaltılıp hastanın sakinleştirilmesi gereklidir. Bu amaçla da ağrı kesici, ödem giderici ilaçlar, kas gevşeticiler kullanılır. İstirahat uzun süreli olmama kaydıyla gerekebilir. Korseleme başlangıç devrelerinde hastayı rahatlatır ancak uzun süreli kullanımlarda bel kaslarının zayıflamasına neden olabilir. Korse çıkarma programını hasta doktoruyla mutlaka konuşmaktır. Bunun dışında ehil ellerde yapılan manipülasyon, fizik tedavi yöntemleri,tıbbi tamamlayıcı yöntemler (Kuru iğne tedavisi , proloterapi) lokal enjeksiyonlar diğer tedavi yöntemleridir.
Egzersiz tedavinin temellerinden biri, hatta en önemlisidir. Bel ağrısı çeken hastalarda karın, sırt ve bacak kasları zamanla güçlerini yitirir. Egzersizler bedeni ve ruhi gevşemeyi sağlar, ağrıyı azaltır, kasları güçlendirir, duruşu düzeltir. Hastanın günlük yaşama dönme sürecini kısaltır. Egzersiz türlerini esneklik, bel ve karın kaslarını güçlendirme ve germe olarak sınıflandırabiliriz.